覚醒手術
脳腫瘍を摘出する際には、隣接する脳の機能を損なわないように注意が必要です。
そこで術中には、様々な電気生理検査を用いて神経機能をモニタリングします。
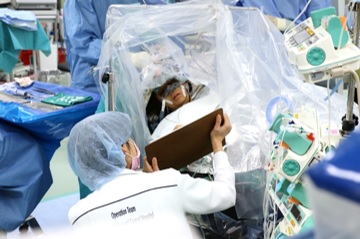
究極のモニタリング方法は、患者さんが起きた状態で、ことばや手足の動きなどの神経機能を確認しながら手術することです。これを覚醒手術と呼びます。
ただし、手術中に覚醒させることは、患者さんの負担を増やすことにもなりますので、 全ての手術を覚醒状態で行うことは、リスクとベネフィットのバランスからは現実的ではありません。
近年の麻酔技術等の進歩によって、覚醒手術は安全に施行できるようになりました。
とくに言語機能は絶対に温存すべき重要な神経機能ですが、その機能を司るセンターの場所を正確に術中に知るには、覚醒させた状態にするほか方法がありません。
当院では、グリオーマ等の脳実質内腫瘍の手術を数多く行っていますが、長期的な機能予後を尊重し、腫瘍の再発を抑えつつ脳機能の温存を図るよう努めています。
そこで、言語野の近くに発生した脳腫瘍の摘出を行う際は、覚醒手術で言語野と呼ばれる言語機能のセンターを探しだして(マッピング)、機能を確認(モニタリング)しながら手術を行っています。
覚醒手術は、日本Awake Surgery学会が作成したガイドラインに基づいて行っており、担当者は、2002年以来これまで約50例の覚醒手術の経験があります。
当院では、2019年に導入し、これまでに 4例の手術を行いました。
覚醒手術の様子
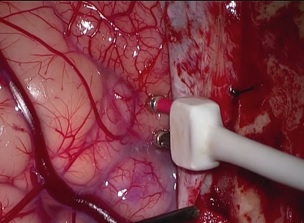
脳の機能する場所を特定するためには、脳の表面の電気刺激を行います。
図のように、脳の表面を微弱な電流で刺激すると、その場所の神経機能が一時的に妨害されます。患者さんが覚醒した状態であれば、言語のセンターを刺激すると、一時的に会話ができなくなります。こうやって言語のセンターがどこにあるかを探します。
そして、センターがどこにあるかを特定できたら、そこを傷つけないように、細心の注意を払いながら腫瘍を摘出していきます。
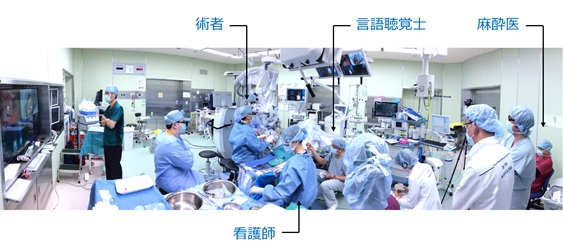
覚醒手術チーム
覚醒手術は保険診療の範囲内ですが、高度な技術とチームワークが求められる特殊な手術ですので、安全かつ確実な手術結果が得られるように、2019年2月に覚醒手術チームを立ち上げました。
チームメンバー
- 脳神経外科医師:市川智継、蔵本智士
- 麻酔科医師:平崎盟人、井上一由
- リハビリテーション科医師:小野恭裕
- リハビリテーション科言語聴覚士:武島章、多田優子
- 手術部看護師:小林由香里、六車仁志


