頸部頸動脈狭窄症とは?
頸部頸動脈狭窄症とは、頸部の頸動脈分岐部に動脈硬化性粥状変化により血管の狭窄を生じ、 これが原因で脳血流量の低下をきたしたり、頭蓋内塞栓の原因となったりして脳梗塞を起こす原因となりうる疾患です。 以前は、欧米人に多い疾患とされてきましたが、日本人の食生活の内容が年々欧米化するにしたがい徐々に増加傾向を示しています。
狭窄の程度が強くなると、その後の脳梗塞を予防するために外科的治療が必要となりますがその標準的治療は頸動脈内膜剥離術 ( Carotid endarterectomy:CEA)です。このCEAに関しては、 欧米を中心に大規模な多施設共同研究がなされ内服薬のみで治療する方法と(内科治療)、 CEA(外科治療)ではその後の脳梗塞の発症予防としてはCEAの方がすぐれているという結果が出ています。 このためわが国でも広くCEAは行われていますが、CEAの手術リスクが高いと考えられたり、 麻酔のリスクが高いと考えられたりする患者さんに対しては頸動脈ステント留置術という血管内治療も行われております。
現在のわが国の社会生活を考えると、この疾患はますます増加することが予測され今後も注目される疾患の一つだと思われます。
分類と重症度
頸部頸動脈狭窄症の分類は、症候性か無症候性かという点とその狭窄度で分類します。 症候性とは、頸部頸動脈狭窄症が原因で脳梗塞やTIA(一過性虚血発作)などを生じた場合をいい、 無症候性とは、その狭窄による症状がないものを言います。血管の狭窄度のは、 いくつかの方法がありますが、血管造影での狭窄度を30~49%までを軽度、50%~69%までを中等度、 70%以上を高度と分類するものが一般的です。狭窄度の計算方法はいくつかありますが、 NASCETという大規模臨床試験での測定法が一般的で広く用いられます。
代表的症状
塞栓性機序によるもの
頸部頸動脈狭窄症によりその狭窄部に血栓が生じて末梢の頭蓋内血管に血栓が飛んでいって血管を閉塞させます。 多くの場合は意識障害、構音障害、片麻痺、知覚障害ときに失語症などを起こします。 狭窄部分を粥腫(アテローム)と言いますが、粥腫内の血管の破綻が起きて、 その中の成分が同じように飛んでいって同様の症状を起こすことも最近ではわかってきました。 症状の中には24時間以内に症状が全く消失してしまうものもみられます。 これを一過性虚血発作といいますが、脳梗塞の前兆として注意が必要です。 また、塞栓(血栓)が眼の血管を閉塞させてしまうこともあります。 この場合、片側の視力が高度に低下し急にものが見えなくなり時に眼の奥の痛みを訴えることもあります。 これを一過性黒内障といって頸部頸動脈狭窄症には多い症状と言われています。
血行力学的機序によるもの
頸部頸動脈狭窄症により脳の血流量が減少し、上記と同様な症状や、立ちくらみ、揺れるようなめまい感などを訴えることもあります。
診断方法
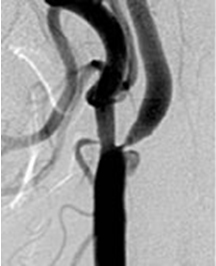
血管造影
大腿部または上腕の動脈からカテーテルという細い管を挿入して血管内腔の形状を観察します。
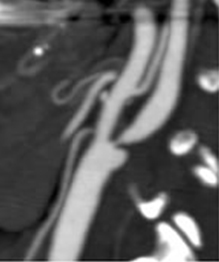
3D-CTA
約100ccの造影剤を上腕の静脈から短時間に注入して高速らせんCTで頸動脈を撮影します。 周囲の構造物や頸椎の情報など解剖学的位置関係がリアルに観察できます。
また、MIP法という平面への投射法により血管造影と同等の狭窄度の評価も可能です。
治療選択
代表的な症候性頸部頸動脈狭窄症に対するCEAのエビデンス
- 北米50施設で1988年1月から開始されたNorth American Symptomatic Carotid Endarterectomy Trial (NASCET)が最も代表的。 これは、過去120日以内にTIAまたは軽度の脳梗塞を起こし、 患側頸部頸動脈狭窄が30~99%の患者さんを対象に最良の内科治療群と最良の内科治療+CEA群に無作為に分け、 2群間での脳卒中の発生頻度を約2年間にわたり比較検討したものであります。 ただ、CEAを行う外科医にはその手術リスクが6%以下でなければならないという条件が科せられました。 結果として、1991年に70%以上の高度狭窄群では、脳卒中の発生率は内科群で26%であるのに対しCEA群では9%であり、 合併症率の低い外科医がCEAを行う限り患側の脳卒中発生率を有意に減少させることが証明されました。 さらに1998年には50~69%以下の中等度狭窄例においても有意差は小さいものCEA群が内科治療群より脳卒中の発症率を 低下させることも証明されました。その後も長期成績に関して報告があり、 CEA群は長期にわたって脳梗塞の予防効果があることが証明されてきました。
- European Carotid Surgery Trial (ECST):欧州14か国の80センターで行われた大規模臨床試験。 対象者は過去6ヶ月以内のTIAまたは軽度の脳梗塞を起こし、患側の頸動脈狭窄を有している患者さんでした。 これもNASCET同様に、内科群とCEA群に分けその後の脳卒中の発症率の比較検討を行いました。 まず、発症後約3年間においては70%以上の高度狭窄例においてCEA群は内科群に比べ有意に脳卒中の 発症率を減少させていることがわかりました。その後の調査でも、80%以上の高度狭窄を有する患者さんには長期にわたり CEA群の方が脳卒中の発症を抑えることができることを証明しました。
代表的な無症候性頸部頸動脈狭窄症に対するCEAのエビデンス
- symptomatic Carotid Atherosclerosis Study (ACAS);北米39施設において開始された大規模臨床試験です。 対象は無症候性頸動脈狭窄症の方で、狭窄度は60%以上となっています。観察期間は約5年間。 結果は、内科群での脳卒中発生率は11.0%であったのに対してCEA群では5.1%と無症候性病変に対してもCEAの有用性が証明されました。 ただし、これを行う外科医の手術リスクは3%以下であることが条件となっています。
- Asymptomatic Carotid Surgery Trial (ACST);30か国126施設で行われた大規模臨床試験です。 約10年間かけて多数の症例数を登録しています。対象は無症候性の頸部頸動脈狭窄症で、 頸部血管超音波検査で60%以上の狭窄を片側または両側に有する患者さんを対象としました。 結果としては、脳卒中の発生率がCEA群で内科群に比べ有意に低く、従来女性に対してCEAは有効ではないとする報告が多い中、 男性だけでなく女性に対してもCEAが有用であるとういうことを証明しました。
以上のような大規模臨床試験からCEAに関しては、症候性の場合は70%以上の高度狭窄例でCEAが有効、 無症候性の場合では60%以上の狭窄でCEAが有効と言えます。しかし、CEAには外科医の手術手技的なリスクに関する条件が付けられています。 症候性病変では6%以下、無症候性病変では3%以下のリスクでなければなりません。 また、心疾患を始めとする他臓器疾患の合併や年齢などの全身麻酔のリスクもCEA手術のリスクを高める要因になります。 このようにリスクが高いと予測される場合には、頸動脈ステントが用いられてきました。 最近のステント手技の向上や材質・器機の発達により現在ではCEAと同等に近い周術期リスクで頸動脈ステントも行われています。 しかし、頸動脈ステントにも考慮すべき治療リスクがあります。不安定プラークや高度の石灰化、強い血管の蛇行などがそれに該当します。 現在のところ頸動脈ステントはCEAのような脳卒中の一次予防、二次予防に関する有益性やCEAに対する優位性は証明されていません。 このために頸動脈ステントを考慮する場合は、最初にCEAの適応について検討し、 上記の外科医の手術リスクを保証できないような例や全身麻酔のリスクが高い例などの高度リスク群に対して 頸動脈ステント治療を考慮することが標準的治療選択法となっております。 一方、CEAのリスクが高くない例においては、頸動脈ステント治療を考慮してもよいものの、十分な科学的根拠は不十分なのが現状です。
次に、現在まで報告されている頸動脈ステントの代表的な報告を示します。
代表的な頸動脈ステント留置術とCEAを比較したエビデンス
- Stent and Angioplasty with Patients at High Risk for Endarterectomy (SAPPHIRE);外科的手術のリスクが高い条件を持ち、 症候性狭窄例で50%以上狭窄、無症候性狭窄例で80%以上の頸部頸動脈狭窄症を有する患者さんを対象とし、 307例の対象者を無作為にCEA群と頸動脈ステント群に分けて評価しました。 その結果、360日間の死亡・脳卒中・心筋梗塞の発生率は頸動脈ステント群で12.1%、CEA群で20.5%で統計学的には同等の成績が得られ、 CEAリスクが高い群に関しては、頸動脈ステント治療はCEAに劣らない短期および長期治療効果と安全性が証明されました。
- Stent-Protected Angioplasty versus Carotid Endarterectomy in symptomatic patient (SPACE); 外科的手術のリスクは高くない患者さんを対象に、症候性の頸動脈狭窄症に対して無作為にCEAと頸動脈ステントを選択して検討しました。 その結果、30日後の死亡または同側の脳卒中の頻度は、頸動脈ステントが6.8%でCEAが6.4%と、 頸動脈ステントはCEAに近い結果を出すことができましたが、統計学的には同等であることが証明できず、 非劣性を示すことはできませんでした。ただし、この臨床研究で頸動脈ステントが行われた例のほとんどが、 脳に血栓を飛ばさないようにするための道具が使われていない中での結果でした。
- the Carotid Revascularization Endarterectomy versus Stenting Trial (CREST); 現在、欧州と米国で行われた世界最大規模の無作為化比較試験。 計2502例の症候性および無症候性の頸動脈狭窄に対して頸動脈ステントかCEAを無作為に割り付け、 最長4年間にわたって追跡しました。2010年2月にその第一次解析の結果が報告され、 30日以内における脳卒中もしくは心筋梗塞もしくは死亡、ならびに術後4年後までの同側脳卒中のいずれかの発生率は、 頸動脈ステントが7.2%に対してCEAが6.8%であり、両者間に差は認められませんでした。 また、周術期の総イベント発生率は差がありませんでしたが、その内訳を見ると、脳卒中は頸動脈ステントで多く、 心筋梗塞はCEAに多く見られました。一方、比較的若年層では頸動脈ステントのほうが効果が高いのに対して、 高齢の患者ではCEAのほうが効果が高いという結果でした。
治療方法
頸動脈内膜剥離術
全身麻酔下に患側頸部を胸鎖乳突筋に沿って切開します。
その後は、総頸動脈、外頸動脈、内頸動脈を確保し血行遮断をして病変部の動脈切開を行います。 血行遮断中は脳の血流を確保するために内シャントと呼ばれる器具を用いて脳の血流を確保する方法もあります。
顕微鏡下に内膜と中膜を丁寧に剥離して粥腫を摘出します。
粥腫摘出後は、血管壁を縫合します。 そのまま糸で縫合して閉じる方法とパッチという人工血管を利用して切開部を拡張させて閉じる方法があります。
頸動脈ステント
大腿部からカテーテルを挿入して狭窄部に到達します。 狭窄部の脳側にはステント拡張した時に血栓が脳に飛んでいかないようにする傘状のものや風船状のプロテクティブデバイス という器材で血栓を捕獲します。
狭窄部ではステントを拡張させ狭窄部の治療を行います。

まとめ
本邦でも、2008年4月に頸動脈ステント留置術が保険適応になり、 古くから頸部頸動脈狭窄症に対する標準的治療法であったCEAとともに頸動脈ステント留置術も選択できるようになりました。 ただし、遠位塞栓防止用にフィルタータイプのデバイスを使用することが規定されています。 また実施医も決められた知識と訓練を受けることが求められており、慎重に臨むことが要求されます。 これまでの各種の大規模臨床試験で示唆されているように、頸動脈ステントもCEAもほぼ同等の治療効果と安全性を有していますが、 それぞれの特性やリスクを十分に理解して、患者さんの背景に応じてテーラーメードに治療法を選択していくことが大切だと思われます。
