顔面けいれん
顔のぴくぴく
顔の筋肉が、勝手にぴくぴく動いてしまう病気があります。
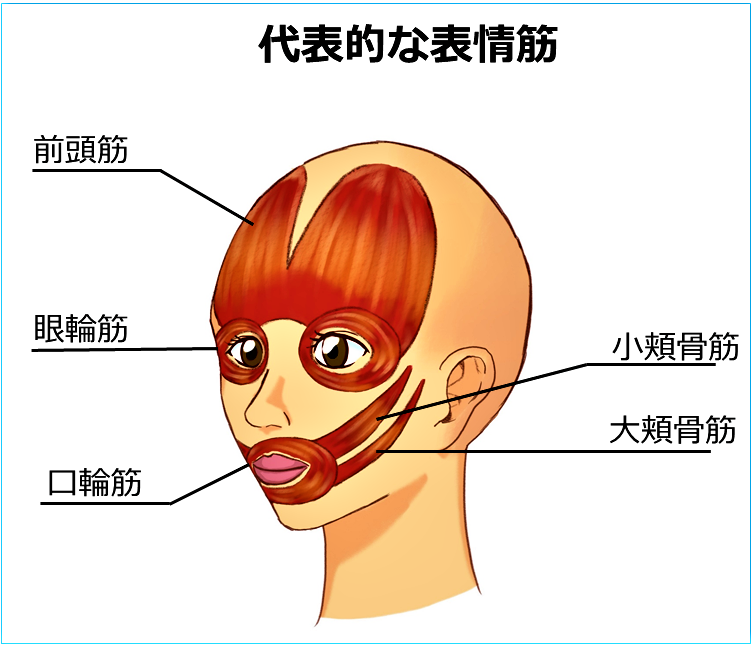
人間が、ほかの動物と大きく異なる特徴のひとつは、「他人とのコミュニケーションにおいて、自分の感情を顔の表情で表すことができる」ことです。表情をつくるために、人間では顔面の「表情筋」というものが高度に発達しています。おでこの前頭筋や、目の周りの眼輪筋、頬の頬筋、口の周りの口輪筋などです。
病気によって、これらの表情筋が意思に反して動いてしまうと、自分の感情を伝えられないばかりか、他人に誤解を与えてしまいかねないので、患者さんはとても大きなストレスを抱えて苦しんでいます。
また、ぴくぴくが重度の場合は、片目をつぶってしまい、周囲の立体感がとれないために、手元の操作に困難を生じたり、自動車、バイク、自転車の運転も危険になります。
顔面けいれんの症状の特徴
「顔のぴくぴく」には、いくつか病気の種類があって、顔面けいれん、眼瞼けいれん、眼瞼ミオキミア、チック、ジスキネジアなどがあります。
これらの病気は、脳神経外科あるいは神経内科で診断と治療を行いますが、それぞれで原因も異なり、また動きのパターンも異なります。脳神経外科手術により根治が可能な病気は「顔面けいれん」です。ここでは、顔面けいれんを中心に解説します。
顔面けいれんは、通常は片側だけに発生します(両側性は1%未満)。眼瞼けいれんは両側性に発生します。
眼瞼ミオキミアと顔面けいれんの動きは、よく似ていますが、全く異なる病気です。眼瞼ミオキミアは、目の周りの筋肉にしかぴくつきが起こりません。それに対して顔面けいれんでは頬や口の周りにも発生します。顔面けいれんでも、初期には眼瞼にしか発生しない場合がありますが、経過とともに顔の片方の全体にまで出てくるようになります。
眼瞼ミオキミアは、なぜか疲れがたまったときとか、健常人でもときに起こることがあります。兵庫県の一部地域では「ニンジンが走る、ブタが飛ぶ」というそうです。どういう意味なんでしょう???
顔面の表情筋が、ぴくぴくと勝手に動くという症状以外では、ぴくぴくが起こっているのと同時に、耳の中で「ぽこぽこ」音がする患者さんもおられます。うるさくて人の声が聞き取れないほどのこともあります。
これは、顔面神経が、耳の奥のアブミ骨筋という筋肉も支配しており、この筋肉が、外界の音の大きさや気圧に応じて、耳小骨と鼓膜の動きを調整しています。この筋肉にも、けいれんが発生することがあって、その場合は、ポコポコと音がします。
顔面けいれんの症状には、以下の表にあげるような特徴があります。
顔面けいれんの症状の特徴
- 右か左の、どちらか一方だけに発生する
- 目の周りのみならず、頬や口の周りの筋肉に発生する
- 突然、ぴくぴくと動き出してしばらく続き、いつの間にか収まる
- 緊張やストレスで誘発される
- 同時に、耳の中で音がすることがある
- 重症化すると、寝ている間にもおこる
原因
顔面表情筋の動きを司る「顔面神経」に動脈や脳腫瘍が接触して、顔面神経の電気信号の伝達に異常をきたすと、誤った電気信号により顔の筋肉が収縮してしまう現象がおきます。
これが、顔面けいれんの原因です。 三叉神経痛の発生原因とよく似ています。違いは、刺激されるのが、顔面神経か、三叉神経かという点です。
三叉神経痛については、こちらのページを参考にしてください。
神経が血管の接触により刺激される病気
- 顔の運動神経 = 顔面神経(第7脳神経) → 顔面けいれん
- 顔の感覚神経 = 三叉神経(第5脳神経) → 三叉神経痛
顔面神経を刺激する原因のほとんどは、自分自身の動脈です。すぐ近くに発生した脳腫瘍が原因となるケースは1%未満です。 自分自身の動脈が神経に接触する原因は、動脈硬化による血管の蛇行です。
神経と血管の接触を起こりやすくする要因として、頭蓋骨の形状の個人差があります。生まれつき後頭部が小さくて、脳幹と小脳がおさまっているスペース(後頭蓋窩)が狭い人では、脳幹の周囲の隙間が少ないために神経と動脈の接触が起こりやすく、顔面けいれんになりやすいという説もあります。
脳腫瘍の種類としては、聴神経鞘腫や髄膜腫、類上皮腫などがあります。いずれも良性の腫瘍です。
ただし、大きくなれば、ほかの神経症状が出てくることがあり、やがて生命に関わる場合もありますので、「顔面けいれん だけだから大丈夫」と放置しないでください。必ず神経の専門医を受診してください。
もし、上記のような症状にあてはまるようであれば、顔面けいれんの可能性を疑って、脳神経外科を受診してください。
診断
脳神経外科医又は神経内科医であれば、みただけで診断できます。
そんなに、しょっちゅう起こらない場合は、診察中に起こらないかもしれないので、ご自宅で症状の出ているときに、スマホでビデオ撮影して診察室に持ってきてください。
MRIやCTなどの断層撮影検査により、どの動脈が神経に接触しているかを見つけることができます。
更に、画像の再構成により3D画像を作成すると、どの血管がどの方向から接触しているかが、より詳細にわかります。
脳腫瘍があれば、画像検査で発見できます。形や色調などの特徴から、腫瘍の種類もおおよそ推測できます。また、脳腫瘍が原因の場合は、聴力低下や顔面知覚低下など、その他の脳神経症状を伴っていることがあります。
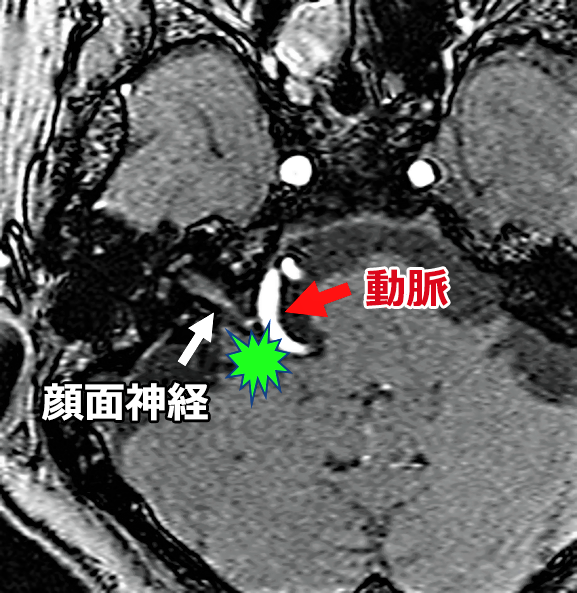
白い矢印(➡)が顔面神経です。その右側の湾曲した白い線が動脈です。これが、顔面神経の根本に接触して顔面けいれんの発生源になっています。
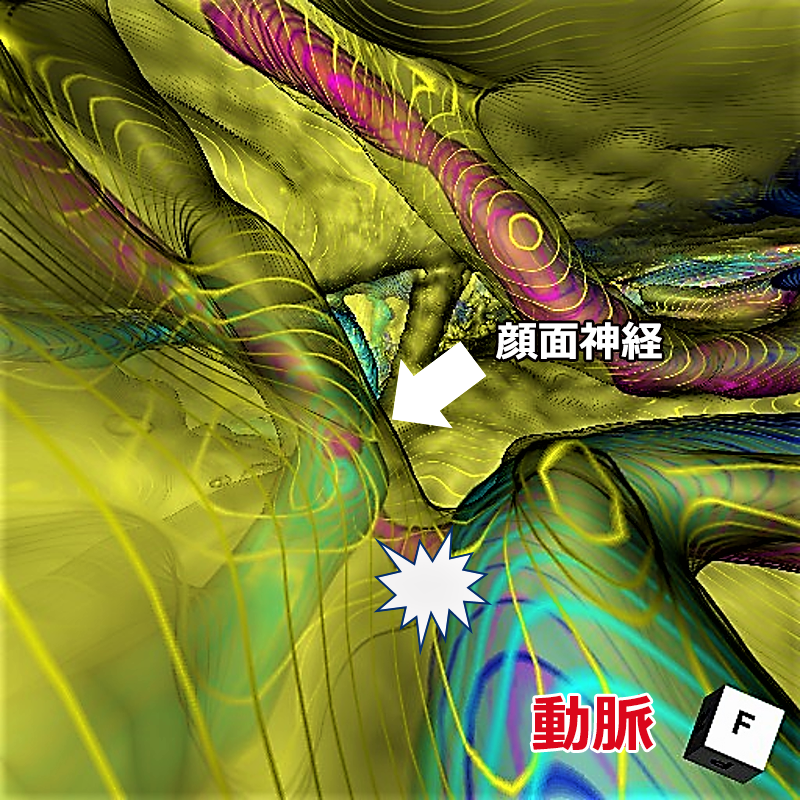
3Dのバーチャルの画像を作成すると、神経に接触している血管の様子がよりよくわかり、手術前のシミュレーションにもなります。白い矢印(➡)が顔面神経で、★のところで血管が接触しています。
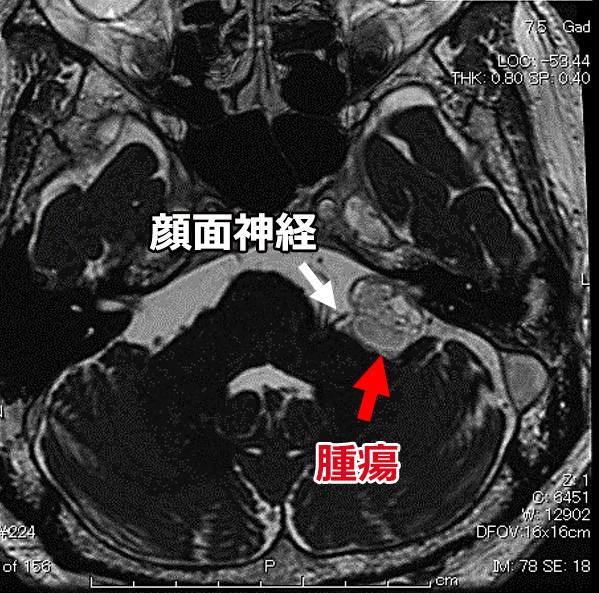
白い矢印(➡)は脳腫瘍で、顔面神経を圧迫しています。この腫瘍は、聴神経から発生した聴神経鞘腫という良性の腫瘍です。聴力低下を伴っていました。
治療法
腫瘍が原因でなく動脈による圧迫だけなら、生命に関わることはありませんから、治療するかどうかは、それぞれの患者さんがどの程度、症状で困っているかによります。必ずしも治療しなければならないわけではありません。画像診断をして、腫瘍がないことがわかってほっとしたら、それで様子をみるだけでいい人もおられます。
顔のぴくつきが患者さんの生活の質を低下させる、つまり、病気だと感じさせる原因は二つあるようです。
一つは、ぴくつきが恥ずかしくて人前に出たくなくなること。つまり美容的な意味合いです。
もう一つは、ぴくつきによる顔の不快感です。しょっちゅう顔が動いていると、かなりうっとおしいそうです。
1.薬物
患者さんにとっては、最も負担の少ない治療法ですから、最初に試してみる治療法です。薬の効果と満足度を聞きながら薬の量を調整します。いくつか種類がありますので、試しながら、それぞれの患者さんに合う薬を探しますが、正直なところ、三叉神経痛に対するカルバマゼピン(テグレトール)ほどの特効薬はありません。類似疾患の三叉神経痛には、特効薬のカルバマゼピンも、なぜか顔面けいれんにはそれほど効きません。
いずれの薬も、神経を麻痺させる作用のある薬ですから、副作用として眠気やふらつきが出ることがあります。効果と満足度、副作用のバランスをみながら調整します。
2.ボツリヌス毒素(ボトックス)注射
薬物療法の次に負担の少ない治療法です。筋肉を麻痺させれば、ぴくつきは消失します。
ただし、顔面神経の本幹を完全に麻痺させてしまうと、顔がひどくゆがんでしまい美容的に問題がありますし、口も閉じることができず食事にも困ります。そこで、マイルドに顔面神経を麻痺させる方法として、神経と筋肉のつながりをブロックする薬の注射があります。ボツリヌス菌由来の毒素(ボトックス)を少量ずつ顔面表情筋に何か所か注射します。毒といっても全身に作用するものではなく、安全性が示された治療薬ですが、用法と用量を守らなければいけないので認定された医師しか扱うことができません。ほとんどの患者さんで効果が出ます。
ただし、1回の注射で効果は数カ月しか持続せず、やがて効果がきれてぴくぴくは再発しますから、繰り返し注射を打つしかありません。また、長年にわたり繰り返し行うと次第に効果がうすれてきます。一方、耳のアブミ骨筋の収縮によりポコポコ音が聞こえる患者さんでは、この筋肉に注射をすることはできません。
(ボトックス:アンチエイジングの美容整形で、しわとり注射があるのをご存じでしょうか?あれと同じお薬です)
3.手術
内服薬も、ボトックスも、原因に対する根本的治療ではありません。症状を一時的に緩和する治療法です。根本的治療とは、原因を除去する方法です。すなわち、三叉神経痛の手術と同様に、開頭により神経により接触している動脈を外す「微小血管減圧術」を行います。腫瘍があれば摘出術を行います。
微小血管減圧術の有効率は80~90%です。
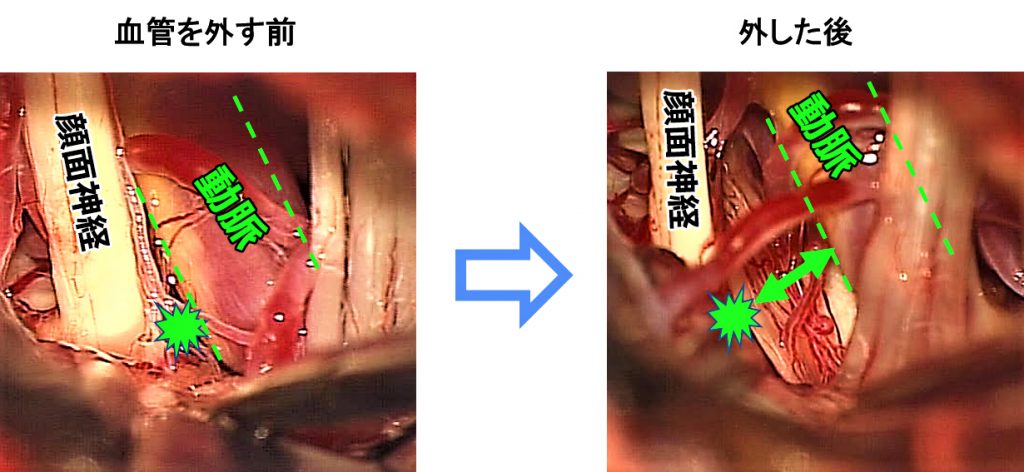
手術中の様子。左の写真で太い動脈が、画面右側から左側の顔面神経に押し付けられてます。ここ(★)が原因となっている圧迫点です。この間をはがして動脈を画面右側へ向かって移動させて、動脈と神経の間にスペースができました。動脈を固定してもとの位置に戻らないようにすれば、もうけいれんはおこりません。
手術は、開頭手術ですから、潜在的に脳神経障害のリスクがあります。リスクとは、全員に必ず発生するということではなく、一定の確率で起こりうる合併症ということです。
ですから、患者さんにとってみれば気軽に決断できるものではありません。それぞれの患者さんで生活の質を規定するレベルと、症状の程度は異なりますから、がまんならなくなったら決断してください。
私たちは、安全かつ最良の治療効果が得られる手術方法を用いて、最大限のサポートをします。
【手術方法】(Tomotsugu Ichikawa,MD,PhD,Neurosurgery,2011) ’Double-Stick Tape’ Technique for Offending Vessel Transposition in Microvascular Decompression – YouTube
手術の確実性と安全性を高めるための方法として、手術中に電気生理学的モニタリングを行います。
一つは、聴性脳幹反応(ABR)です。この手術によって起こりうる合併症として最も頻度の高いものは聴力障害です。顔面神経と聴神経は並走しているので、この手術の最中に聴神経に傷がはいる危険性があります。原因の多くは神経に引っ張り力がかかりすぎることですが、これを避けるために、神経の働きを微小な電流をひろってモニターします。
もう一つは、AMRといって、顔面けいれんによって発生する異常な電気活動の電流を拾ってモニタリングする方法です。手術中に、けいれんの原因となっている血管を外した瞬間に、この異常な電気活動が消失します。つまり、手術の効果判定が、術後に麻酔を覚ます前に、術中に知ることができます。
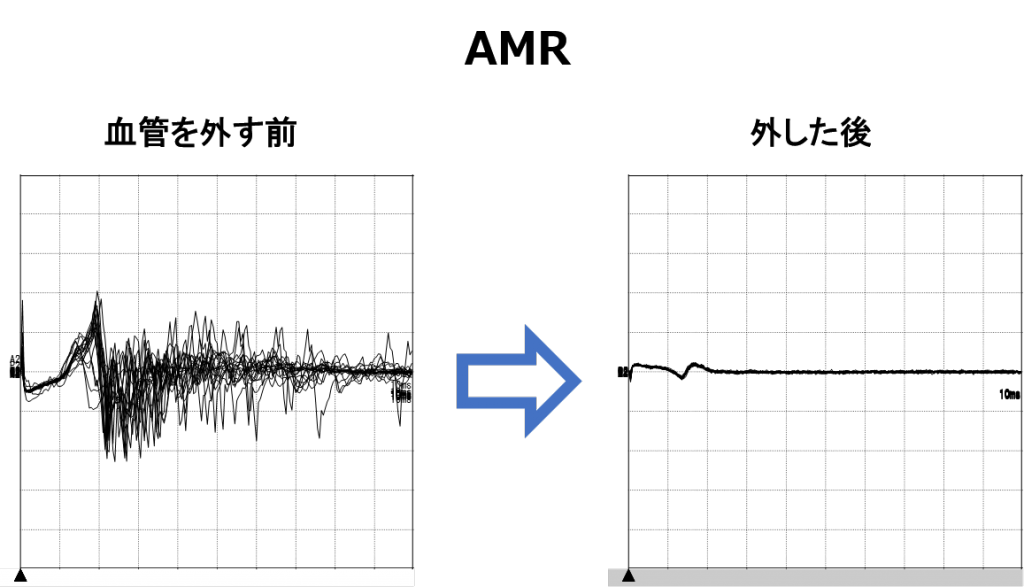
手術中のAMRの波形の変化。血管をはずす前(左)には、たくさんの顔面筋のけいれんにより、異常な電流の波がたくさん出現していましたが、血管を外した後(右)には、異常な波が消失しています。


